- 烧伤急性发热的整体论与处理对策

-
目录
- 英文文摘
- 烧伤创病医学 第五章 临床实验研究
- 头面部烧伤病人的心理护理(附1O8例报告)
- 60例烧伤患者的心理护理
- 烧伤湿润暴露疗法创面的观察及护理
- MEBO治疗38例小儿包茎包皮龟头粘连分离后创面临床观察(附3O例对照)
- MEBO治疗下肢慢性溃疡2O例体会
- MEBO治疗褥疮32例体会
- MEBO在治疗深部脓肿的体会(附11例报告)
- MEBO在创伤外科的应用
- 220例小儿烧伤的围手术期处理
- 干、湿疗法治疗面部烧伤临床对比
- 应用湿法“药刀结合”技术治疗化学性烧伤32例体会
- 电烧伤86例治疗分析
- MEBT治疗大面积深度烧伤(附1例报告)
- MEBO治疗面及眼部化学烧伤104例分析
- 湿润暴露疗法治疗160例头面部烧伤体会
- 湿润暴露疗法治疗156例烧伤临床分析
- MEBT治疗1217例烧伤临床经验
- 相对低温烧伤及早期处理特点
- 关于烧伤创面的三个问题
- MEBO治疗烧伤肉芽创面的临床观察
- 皮肤微循环血管树的实验形态学研究(七)
- 磷脂酶A2在烧伤后多系统器富功能衰竭中的作用
- 烧伤急性发热的整体论与处理对策
- 烧伤复菌败血症203例临床分析
- 关于转发“卫生部卫科成发(1994)第 068号文”的通知
A WHOLE一BODYVIEW ON AND COUNTERMEASURES FOR ACUTE FEVER OF BURN
中国人民解放军139医院鲁北烧伤中心 张向清 张玲
[内容摘要] 作者对烧伤急性发热进行了阐述,本文重点讨论烧伤发热的生物学意义与处理对策。
一、体温的正常调节与友热的生物学意义:作者对其交感神经及副文感神经及神经中枢(下丘脑)之间的关系进行了阐述,对烧伤病人这热有良好作用,应加以保护。
二、用平衡医学的观点对待发热:根据平衡调节原理,低于39C发热一般不作处理。如超过时则应分析原因并同时酌情降温。降温措施分为物理性及药物性两类,当然前者为好,应为首七降温药主要作用体温中枢,但这类药物都有一定副作用,对糖皮质醇作用机制还不甚清楚,如滥用虽然有效于一时,但可能留下严重后患。
急性发热是机体在致热因素作用下所产生的一种以防御机制为主的全身性病理反应的外在表现,或被认为是伤害性刺激作用于机体后所产生的信号。发热反应可以发生在任何疾病中,但以烧伤、创伤、传染病等多见。急性发热具有独殊的生物学意义,但不少医务人员对此存有偏见,在临床处理上经常出现欠妥之处,或给病人带来后祸。因此,很有必要再对发热这个老问题进行一番评论。
关于烧伤病人急性发热的原因作者曾作过两次讨论,本文将重点讨论烧伤发热的生物学意义与处理对策。
一、体温的正常调节与发热的生物学意义
烧伤本身是一种破坏性的病理反应;根摒组织创伤反应的一般规律,有创伤必有愈合。创伤与愈合是一组对立统一的矛盾,其反应过程总是相继而行的,即烧伤一旦发生,就意味着合成代谢的开始。所以即使没有烧伤存在,仅发热一症足能引起全身分解代谢增强。若发热与烧伤相伴,分解代谢的程 度会成倍增加。众所周知,正常人的体温是相对恒定的,其主要调节因素是机体的产热量与散热量保持动态平衡。着产热量大于散热量,体温就会上升; 相反,散热增加,产热减少,体温就会降低。然而,这些变化仅是个量值变化,更重要的因素在于下丘脑的体温调节中枢。下丘脑前都具有副交感神经功 能,后部具有交感神经功能。下丘脑前部也称体温调节感受部位,因为国交感神经是温感神经元,在体温调节过程中起到“调定点”的作用[3]。这如同电冰箱的恒温调节器一样,它始终将体温调节在一个相对恒定的水平上。在发热反应开始时,“调定点”上移,散热过程明显减弱,产热过程相对或绝对增加,故体温上升。此时的临床表现为皮肤苍白、干燥,出现竖毛反应,畏部甚至寒战。这些都是交神经兴奋性增强的结果。当发热到了一定程度, 温达到新的“调定点”时,由于刚交感神经兴奋性强,血管扩张,散热加强,会促使“调定点”下移。这是因为原来温度升高的血流变成温热刺激,兴奋丘脑感受神经的结果。或是由于此时接受了合理治疗,机体防御机能增强,病因解除,致热原作用消失时,都会使“调定点”移至正常水平。
按照发热的一般规律,可将发热分为三个时相,即体温上升期,高热持续期(或称极期),体温下降期。在体温上升期,其热度常不太高,但组织耗氧量与分解代谢却明显增加。到了极期,体温虽然很高,但组织耗氧量不再增加,有时还会低于正常。在体温下降虬体温有所下降,组织耗氧却再度增加。对这个概念应当有个正确理解。从理论上讲,体温从37C上升到40C时,分解代谢率应增加数倍,但实际上仅增加 40%左右[4]。传统认为,体温每升高1C,基础代谢率将增加 13%,但不同疾病或同一疾病的不同阶段也不尽相同。因此不能单从体温变化来推测代谢强度。当烧伤病人突然发生高热时,由于交感一肾上腺筋质系统和其它内分泌系统活动增强,促使糖元分解。此时若缺乏氧供,精酵解过程加强,乳酸增加,会导致病人疲力,肌肉酸痛。但在体温缓慢上升的病人中,上述过程常不明显。
从本质上讲,发热具有良好的生物学意义,是人体对致热原以防御为主的一种主动反应,也是恒温动物在进化过程中获得的生理性抗病措施。所以,一定程度的发热(如日表低于39C)对多数人来说不但不会3;起内脏损害,反能增强各个系统的免疫功能,如白细胞上升,单核细胞吞噬机能与肝脏屏障解毒功能加强,抗体增加等。上述物质是机体对付外来致病因素的主要物质,应注意保护。在临床上经常遇到这种现象,病人发热,白细胞总数上升,这是机体抗病力增强的结果,但是若病人体温偏低,或出现体温不升,白细胞下降,说明病情危重,是抗病能力下降的结果。
二、用平衡医学的观点对待发热
根据发热的平衡调节原理及发热对机体的影响,低于39C的发热一般不做降温处理。着超过此值,在检查分析发热原因的同时应酌情给予降温处理,尤其对婴幼发热更应如此。临床常用的降温措施大致分为物理的和药物的这两个方面。两者相比,前者是最符合《平衡医学》观点的,因为物理降温的机制是以调整散热为主,对机体几乎不产生任何不良反应。例如,环境降温利于辐射散热,提高风速利于对流散热,冰袋降温利于传导散热,酒精擦浴既利于蒸发,也利于对流。故物理降温应列为首选措施。
降温药物是不影响正常体温,却能使发热患者的体温下降的一类药物,统称解热镇痛剂。该类药物主要作用于体温中枢的前下丘脑,促使剧交感神经兴奋,皮肤血管扩张,借助发评使热度发散,体温下降。过去认为;该类药物不能阻止发热的产生,据目前研究发现,前列腺素E1(PGE1)为较强的致热物质,而解热镇痛剂能抑制PG合成酶的产生,使 PG合成减少。因而呈现降温作用。值得提出的是解热镇痛药物多以合成方式存在,或称为复方制剂,其主要成份包括阿斯匹林,非那西丁,氨基比林,安乃近等。但是,这些药物都有一定的毒副作用,最严重的副作用是粒细胞下降,或诱发粒细胞缺乏症,有些药物还具有肾毒作用。因此,药物降温疗法既有利也有弊。在感染性发热时,如果不恰当的投用了降温药物,促使粒细胞下降,有可能导致防御大军过早收兵,而给病人留下迁延不愈的后患。
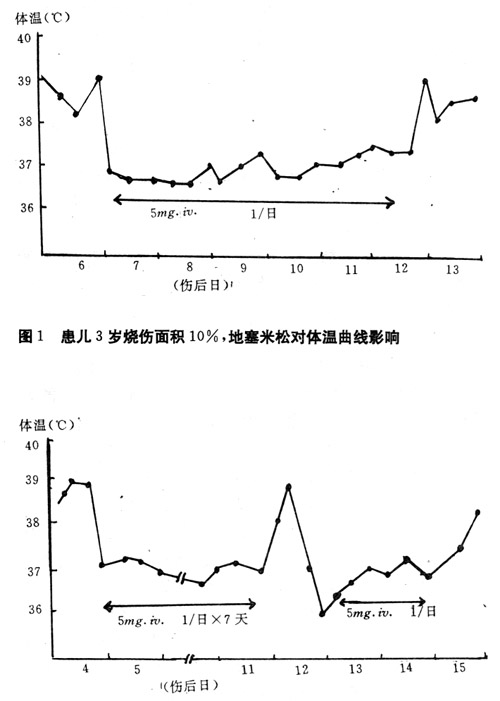
当今,对于糖皮质激素降温的真正机制并不十分清楚,有人认为它能阻止发热物质作用于下丘脑,何时人们把糖皮质激素作为降温药物来对待,无法考究,可能是由于它具有抗炎作用的缘故,用此降温成了顺理成章的事。但是滥用激素现象时有发生,甚至有人把地塞米松常规地用于烧伤病人,保持病人有一个“正常”的体温曲线。无疑,用这种方法来征服发热是行之有效的(图1、2),但它只能收效于一时,可能会给病人留下发人深省的后患。根据糖皮激素的作用原理,有发挥有益作用的同时,还有许多副作用影响病人的健康。常见的副作用包括诱发消化道出血,电解质紊乱,骨质疏松等;最危险的副作用是促使人体防御机能降低,如抑制吞噬细胞的趋化作用,抑制抗体形成,阻止创伤愈合等。由此可见,激素对病原微生物既无抑制作用,也无杀伤作用,却有诱发严重感染和使隐性病灶扩散之忧。在此我想打个比方,长期或大量使用精皮质激素时,犹如给机体的免疫大军注射了一支催眠剂,让原来兵强马壮的队伍统统题起党来。此时,会有大量致病菌种“乘人之危”,“为所欲为”。 当防疫大军醒来时,这些细菌却撒下了种种毒素,或逃之夭夭。因此,对急性发热病人采用激素治疗要兼权熟汁。
自抗生素问世以来,大约经过了半个世纪的时间,使当今临床已变成了抗生素世界,但它不是降温药物。回顾以往的临床实践,抗生素对感染性疾病的治疗确实起到了不可估量的作用,但也有许多不利方面,破坏机体的防御机能也是其中之一。有人一直在担心,大量抗生素的使用将会取代白细胞家族的战斗力,着长此以往的代替下去,机体的防御机能会大大削弱,甚至在大量病原微生物侵人时变得无能为力。滥用抗生素的另一个副作用是导致细菌耐药性的产生。据记载,英国弗朗明首次发明青霉素时用量甚微,一个体重100公斤的人患了青霉素可治疗的疾病,充其量2000~4000单位足已够了。但如今,每次用上40万,80万,甚至1000万单位已成为平常的事。这是因为致病菌出于生存的需要,也在不断地适应抗生素的新环境,从而产生耐药性,使原来有效的抗生素变为无效.对于这些问题不少学者早已察觉到,但如何去克服却成了一大难题; Shiraishi最近指出,希望能有这样的一类化合物,它们能激发宿主的抗病能力,从而达到抵抗感染性疾病的侵袭[5]。国内有人已研究出一种激 活人体天然防御能力的物质,称为“人体细胞潜能激活剂”。它不像抗生素那样对细菌有着严格的选择性,但它进人人体后可产生广泛的抗菌效果。它虽然不能直接影响发热中枢而退热,但可通过神经末梢接触,反射性的影响发热中枢而改变其兴奋状态[6]。近来发现,正常人体的自主防御体系中还有一个新成员,即内源性抗生素。它与目前市场上的抗生素在结构上很少或没有相似性,但是抗菌作用是显著的[7]。我们正期待着用这些物质来平衡机体的抗病能力。
参考文献
[1]张向清 烧伤基础监护与处理。中国烧伤创疡杂志1992;2:54
[2]张向清,等。烧伤与发热。中国烧伤创疡杂志 1992;4:22
[3]姚应鹤,等泽。病理生理与药物作用图解。上海科技出版社(一版),1983,15页
[4]韩德伍主编,临床病理生理学基础分册.山西人民出版社(一版)1983;16页
[5]黄维真泽,国外医学抗生素分册, 1991;12(3):229
[6]王佑三,走出倾斜的思考——“平衡医学”。中外书摘1991;1:68
[7]武兵元泽,国外医学抗生素手册。1991,12(5):384